PR-менеджер лаборатории «Растворная химия передовых материалов и технологий» Университета ИТМО
Сахарный диабет: контроль неинфекционной эпидемии
Статистика заболеваемости сахарным диабетом становится все печальнее с каждым годом. По данным Международной федерации диабета (IDF), 382 миллиона человек больны диабетом, хотя еще каких-то 15 лет назад этим заболеванием страдало только 150 миллионов. Эта болезнь не только пожилых и людей с избыточной массой тела (однако, совокупность двух факторов дает вероятность заболевания около 60%). Каждые 7 секунд в мире от сахарного диабета умирает один человек, а каждые 12−15 лет число заболевающих увеличивается в два раза. Давайте попробуем разобраться, что такое диабет и как его взять под контроль.

Вообще диабет — это несколько заболеваний, сопровождающиеся обильным выделением мочи. Помимо сахарного диабета (то, что мы всегда подразумеваем под этим словом) существует также и несахарный (довольно редкое заболевание, связанное с нарушением работы гипоталамуса или гипофиза), почечный (связан с нарушением транспорта глюкозы в канальцах почек), фосфат-диабет (связан с нарушением обратной сорбции фосфатов), глюкозо-фосфат-аминовый диабет, бронзовый диабет (нарушение обмена железа).
Происхождения сахарного диабета никто назвать не может. Эта болезнь была известна человечеству еще в древние времена и упоминания о ней встречались по всему миру: в Египте, Месопотамии, Древнем Риме, Греции, даже в Китае и Индии. Видимо, эта болезнь всегда преследовала людей и возникла намного ранее письменности.
Современное название заболевания ввел римский врач Деметриос еще во II веке до н. э. Название сахарный диабет (σακχαρώδης διαβήτης) буквально отражает основной признак заболевания и переводится как «теряющий сахар». В самом деле, многие врачи подмечали, что у людей, страдающих диабетом, моча имеет сладковатый привкус (не удивляйтесь такому способу анализирования — так делали не только в древности, но и в средневековье, и даже в эпоху рассвета). Несмотря на широкую известность данного недуга, способов лечения просто не существовало: люди были обречены на смерть.
«Диабет — ужасное страдание, растворяющее плоть и конечности в мочу. Пациенты, не переставая, выделяют воду непрерывным потоком, как сквозь открытые водопроводные трубы. Жизнь коротка, неприятна и мучительна, жажда неутолима, прием жидкости чрезмерен и не соразмерен огромному количеству мочи из-за еще большего мочеизнурения. Ничего не может удержать их от приема жидкости и выделения мочи. Если ненадолго они отказываются от приема жидкости, у них пересыхает во рту, кожа и слизистые становятся сухими. У пациентов отмечается тошнота, они возбуждены, и в течение короткого промежутка времени погибают», — именно так описывал Аретеус сахарный диабет первого типа (инсулинозависимый). С диабетом второго типа люди боролись с помощью гомеопатии и физических упражнений.
Шли года и века, а прогресса в изучении заболевания не происходило. Лишь в конце XVIII века удалось замедлить прогрессивность болезни при поддержании особой диеты: исключение из рациона углеводной пищи и увеличение потребления жиров и белков.

Настоящий прогресс в области лечения диабета совершили канадские энтузиасты Фредерик Бантинг и Чарльз Бест. Они получили алкогольную вытяжку из поджелудочной железы теленка. Вместе с Маклеодом и Коллинсом они получили лекарство с такой степенью чистоты, которое вполне можно вводить инъекционно. Первый укол инсулина был предназначен для диабетика Леонарда Томсона — это и стало началом к спасению множества людей.
Инсулиновые препараты недолго считались панацеей от диабета: ведь в подавляющем большинстве случаев инсулин не подходит для лечения диабета второго типа. Здесь дело не в недостатке инсулина, а в его восприимчивости. Кратко говоря, у больных нарушено проникновение глюкозы в клетки, и к решению проблемы следует подходить другим способом. На помощь к ним пришли новые препараты, открытые в 1955 году, содержащие сульфанилмочевину. Действующее вещество снижает уровень глюкозы в крови, и все же несмотря на то, что уровень сахара в крови научились контролировать, следить за уровнем глюкозы в организме было возможно далеко не всегда.
Окунемся снова в историю медицины и вспомним про сладковатый вкус мочи у диабетиков.
Древние записи врачей со всего света содержат упоминания о сладковатом привкусе мочи у людей, страдающих диабетом. И только в 1776 году английский врач Добсон определил, что сладкие нотки появляются за счет присутствия сахара в моче, опубликовав научный труд «Experiments and Observations on the Urine in Diabetics».
Долгое время все знали об определении диабета по вкусу мочевыделений, что являлось качественным признаком, но количественные данные получали только в лабораториях. Тогда же и обнаружилось, что осуществлять контроль глюкозы можно еще и по крови, слюне и поту. Конечно, проще всего определить уровень глюкозы в капиллярной крови, где ее содержание самое высокое. В середине XX века появились первые прототипы «домашних» глюкометров, которые переводили количественное содержание глюкозы в цвет. Это были полоски с химическими индикаторами, которые при взаимодействии с глюкозой меняют цвет — глюкометры первого поколения. Конечно, определить количество сахара по цвету на полосочке можно, но весьма условно.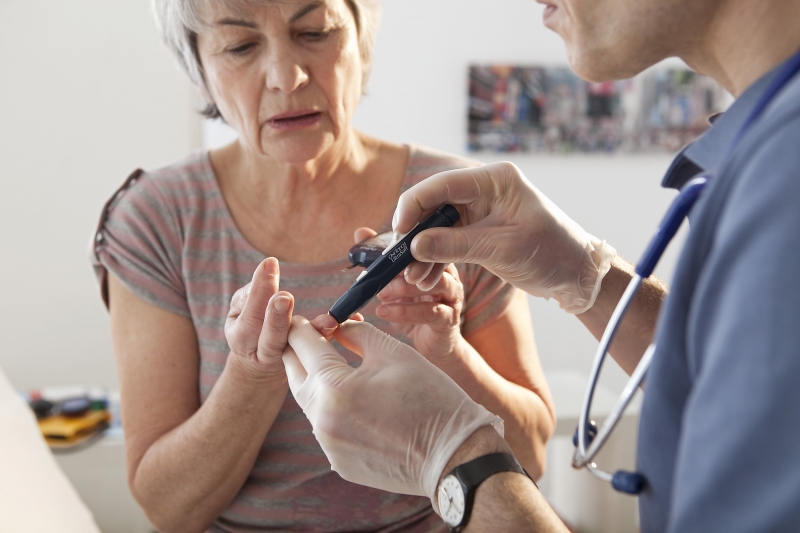
В 70-х годах в Европе курировали кареты скорой помощи, оборудованные электрохимическими глюкометрами, ничем не похожие на наши домашние, но имеющие тот же принцип действия. У больного забирается кровь и смешивается со специальными веществами, реагирующими с глюкозой, количество которой определяют амперометрически. Первый портативный глюкометр для самоконтроля глюкозы в крови впервые продемонстрировала компания Johnson&Johnson в 1992 году, получившего название One Touch II, позволив больным диабетом жить более комфортно. Ведь теперь за здоровьем можно следить всего по одной капли крови!
Наиболее точно уровень глюкозы лучше определять именно по крови, ведь ее содержание там максимально, к тому же пациенту нужно контролировать сахар именно в крови. Поэтому на данный момент инвазивные глюкометры получили такое широкое распространение. Если у вас есть близкие, у которых выявлен сахарный диабет, то они обязательно держат при себе такой портативный девайс. Конечно, прокалывать палец каждый день довольно неприятно. Я и сама не люблю сдавать кровь на анализы в больнице и не представляю, как можно повторять данную процедуру каждый день, а зачастую несколько раз в день. Тест-полоски по определению глюкозы в моче далеко не всегда бывают полезны: при легком и среднем течении заболевания глюкоза в моче отсутствует. Только при неправильной фильтрации почками или при сильных осложнениях вы можете обнаружить хоть что-то. Такими полосками в основном пользуются люди, вынужденные измерять уровень глюкозы по 3−4 раза в день в промежутки между анализами по крови.

Тем не менее, сейчас разрабатываются сенсорные приборы, которые намного чувствительнее к глюкозе, например, оптические системы на основе поверхностного плазмонного резонанса или же измеряющие рамановское рассеяние кожи. Такие сенсоры имеют большие перспективы, потому что обладают очень высокой чувствительностью. Остается только придумать, как сделать прибор для измерения более портативным.
Есть ли что-то более простое? В Университете ИТМО химики лаборатории SCAMT печатают биосенсоры на глюкозу на рядовом струйном принтере. Только пока не торопитесь бежать за ними в аптеку:-) Мы опубликовали статью только в ноябре.
Что такое неинвазивный сенсор на принтере?
Вспомните тест-полоски на кровь и мочу. Технологически это те же полоски, только на глюкозу по слюне, которые стали способны точно определить очень маленькие концентрации глюкозы, при этом погрешность метода сводится к минимуму.
Принцип превращения бумаги для струйной печати в сенсор прост. Небольшую полоску полностью покрывают воском для создания водоотталкивающего слоя, кроме одного участка (большой круг), который должен впитывать жидкости. Рядом наносится градуировочная шкала для определения интенсивности окраски. На впитывающую область печатают чернила, которые представляют собой индикаторный белок на глюкозу, закрытый в неорганической матрице, которая защищает индикатор от окружающей среды и продлевает его «срок годности». При попадании слюны в область нанесения индикатора глюкоза проникает на неорганическую матрицу, которая быстро разбухает и открывает поры с индикатором, немедленно окрашиваясь. Затем по шкале яркости определяют уровень глюкозы. Определение яркости «на глаз» не совсем точное, поэтому ученые определяют интенсивность окраски на спектрофотометре, который точно передает интенсивность цвета, на основе чего и была построена градуировочная шкала. В будущем ученые планируют разработку и запуск портативных спектрофотометров для домашнего пользования.
